|
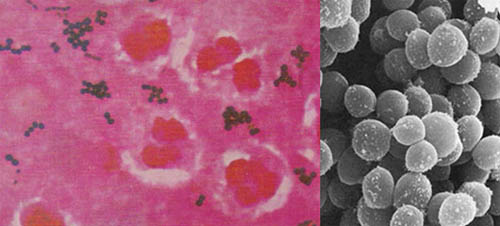
▲ 백혈구 공격 독소 생산하는 메티실린 내성 황색포도상구균에 감염되어 사망한 간호사 매리벨 에스파다(Maribel Espada, 33세)의 이야기를 보도한 12월 19일자 영국 BBC |
영국 병원에서 신종 슈퍼박테리아에 감염되어 간호사 1명과 같은 병동에 입원했던 환자 1명이 사망했다.
이 신종 병원균은 백혈구를 공격하는 PVL(Panton-Valentine leukocidin)이라고 불리는 독소를 생산하는 치명적인 메티실린 내성 황색포도상구균(MRSA)이다.
지난 19일, 영국 BBC 방송은 “간호사 1명이 북 스태포드셔 병원(North Staffordshire Hospital)에서 신생아를 분만한 후 치명적인 메티실린 내성 황색포도상구균(MRSA)에 감염되어 사망했다”고 보도했다.
또한 이 간호사가 돌보던 환자 1명도 지난 3월 치명적인 MRSA에 감염되어 사망했다고 밝혔다.
병원 내 슈퍼박테리아 감염으로 사망한 간호사는 필리핀 출신의 매리벨 에스파다(Maribel Espada, 33세)로 4년 전 간호사로 취업하여 영국으로 이민을 온 것으로 밝혀졌다. 그녀는 지난 10월 20일 첫 아이를 분만한 후, 6일 만에 병원 내 MRSA 감염으로 사망했다. 그녀는 죽기 전에 폐렴에 걸렸으며, 유사 쇼크 증세를 보였다.
그녀의 남편 에스파다(Espada, 30세)는 “제 아내는 헌신적으로 자기 일을 열심히 했던 아주 건강한 사람이었습니다. 늘 환자들에게 친절하고 도움을 주었지요”라고 밝히면서, 병원을 상대로 법적 조치를 고려하고 있다고 말했다.
영국 보건국(Health Protection Agency)은 “MRSA 감염으로 사망한 간호사는 그녀가 근무하던 병원에서 지난 3월에 사망한 환자로부터 백혈구를 공격하는 독소를 생산하는 메티실린 내성 황색포도상구균(PVL MRSA)에 감염된 것으로 추정된다.”고 밝혔다.
영국에서 신종 슈퍼박테리아(PVL MRSA)에 감염된 사람은 현재 11명으로 확인되었다. 이들 중 7명은 잉글랜드 중부 스톡 온 트렌트(Stoke-on-Trent)에 있는 노스 스태퍼드셔 대학병원에서 집단 감염됐고, 4명은 이 병원균에 감염된 병원 직원과 같은 집에 사는 동거인들로 밝혀졌다.
11명의 감염자들 중에서 2명만 환자이고, 나머지는 모두 건강한 사람들이었다. 특히 종기나 종양 같은 상처를 갖고 있는 사람들이 위험한 것으로 알려지고 있다.
의학 전문가들은 이 슈퍼박테리아(PVL MRSA)가 1950년대 절멸했다가 금세기 들어 다시 출현했다고 주장했다.
한편 영국의 병원 내에서 MRSA 집단 감염 사태가 처음 나타났지만, 최근 2년 동안 병원이 아닌 곳에서 해병대 군인을 포함해 5명이 이 박테리아에 감염돼 사망한 사례가 있다.
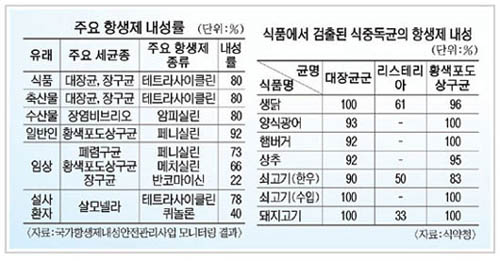
한편 국내의 MRSA 문제도 상당히 심각한 수준이다. 식품의약품안전청과 질병관리본부는 올 2월 25일, 서울대병원 등 전국 10개 대학병원에 대한 항생제 내성 모니터링 결과 전년보다 항생제 내성률 이 10%나 높아졌다고 발표했다. 2005년 혈액에서 검출된 황색 포도상구균이 항생제 일종인 메티실린에 대해 내성율 보인 비율은 71.6%로 전년도인 2004년 61.2%보다 10% 높게 나왔다는 것이다.
우리나라의 포도상구균의 메티실린 내성(MRSA) 비율은 미국 국가 병원감염 감독위원회(NNIS)가 보고한 2003년 미국의 중환자실 환자들에서 분리된 포도상구균의 MRSA 비율인 59.5%보다도 훨씬 높다.
보건의료전문가들은 “항생제 내성을 줄이기 위해서는 병원에서 불필요한 항생제 처방을 줄이고, 병원내 감염을 예방해야 한다. 그리고 내성균으로 오염된 음식물의 섭취를 줄여야 한다. 뿐만 아니라 내성균은 병원이나 음식 뿐만 아니라 토지, 하천, 바다 등 환경에도 존재한다는 사실을 잊지 말아야 한다”면서 “국가차원의 항생제 내성 관리 사업이 생색만 내는 방식이어서는 이 문제를 해결하기 힘들 것"임을 지적하고 있다.
메티실린 내성 황색포도상구균(MRSA)이란?
MRSA는 Methicillin Resistante Staphylococcus aureus의 약자로 메티실린(methcillin)이라는 항생제에 저항성을 가진 황색포도상구균을 말한다. 메티실린은 1960년 황색포도상구균이 생산하는 페니실리나아제 효소에도 분해가 되지 않는 새로운 항생제로 개발되었다. 그러나 메티실린이라는 새로운 항생제가 개발된 불과 1년 후부터 MRSA가 나타나기 시작하여 사회문제가 되었다.
병원에서 발견되는 박테리아의 50% 이상을 포도상구균이 차지하고 있으며, 이중의 60 % 이상이 MRSA로 중환자실에서 발견되는 균주의 95%이상을 차지하고 있다.
메치실린은 흔히 β-락탐계 항생제(β-lactam class of antibiotics)라고 불린다. 이 계열의 항생제들은 페니실린-결합 단백질(penicillin-binding proteins ; PBPs)과 결합을 형성한 후 이 단백질의 활성을 제거함으로써 약효를 발휘한다. 그러나 포도상구균이 mec(methicillin resistant determinant) A 유전자를 받아들이면 β-락탐계 항생제에 의해 영향을 받지 않는 변종 페니실린-결합 단백질인 PBP2A가 생성되기 때문에 약물 저항성이 나타난다.
mecA가 포도상구균 사이를 자유롭게 왕래하는 유전 정보의 ‘교통수단’이 있다는 것을 발견포도상 구균의 카세트 염색체(Staphylococcus Cassette Chromosome)는 이동할 수 있는 DNA단편인데 황색포도상구균 전체 염색체의 불과 2%에 해당하는 크기로 거기에 100종 이상의 유전자가 올라갈 수 있다.
MRSA의 내성 기전은 세균이 선천적으로 염색체 내에 mecA 유전자를 획득하여 약제친화성이 적은 세포벽합성단백인 PBP 2a 또는 2b에 의하여 생긴다. 또한 메티실린의 내성을 증가시키는 보조 유전자인 factor essential for methicillin resistance (이하 fem으로 약함) A 유전자는 mecA와 협조하여 β-락탐계 항균제에 대한 내성을 나타낸다. femA는 다른 포도상구균(Staphylococcus) 균종에는 존재하지 않는 황생포도상구균(S. aureus)의 독특한 존재로 알려져 있다. MRSA는 비(非) β-락탐계 항균제에도 다양한 정도의 내성을 나타낸다.
변종 PBP2A가 원래 PBP의 기능을 대치함으로써 약물 저항성이 발현된다는 약물 저항성 모델은 지난 1994년 변종 페니실린-결합 단백질의 작용에 또 다른 보조 단백질이 필요하다는 사실이 밝혀지면서 약간 수정되었다.
지난 2001년 8월 21일자 미국의 학술지 《PNAS(Proceedings of the National Academy of Sciences)》에는미국 록펠러대학(Rockefeller Univ.)과 포르투갈 리스본신대학(Universidade Nova de Lisboa)의 과학자들이 외부로부터 유입된 유전자로부터 발현되는 PBP2A와 포도상구균에 원래부터 존재했던 단백질인 PBP2가 서로 협력한다는 연구결과를 발표하기도 했다.
MRSA 치료에는 1961년 개발된 반코마이신(vancomycin)이 30년 이상 효과적으로 사용되었으며, 다른 항생제와 달리 내성이 쉽게 발현되지 않는 것으로 인식되어왔다. 그러나 반코마이신의 과도한 사용으로 1980년대 들어 임상분리 CNS(coagulase-negative staphylococcus) 균주에서 반코마이신에 대한 저도 내성이 발견되었고, 1986년 유럽에서 VRE가 처음 발견되었다. 이후 1990년대에 들어서는 심각한 병원감염의 원인균으로 대두되고 있다. MRSA→VISA→VRSA로 이어지는 과정은 병원성 세균의 항생제 내성 강화의 대표적 사례다.
국내 축수산 분야의 항생제 오남용과 내성균 문제
우리나라도 항생제 내성균 문제가 심각한 사회문제로 대두되고 있다. 내성균이 증가하게 된 주된 원인은 무분별한 항생제 오ㆍ남용으로 인간ㆍ가축ㆍ야생동물ㆍ양식 어류ㆍ토양ㆍ하천ㆍ바다 등 환경 전체가 오염되었기 때문이다.
항생제 내성균은 병원 내의 감염 뿐만 아니라 채소와 과일, 벼농사, 쇠고기, 우유, 돼지고기, 닭고기 브로일러산업, 달걀, 어패류 양식업 등에서 항생제가 무분별하게 오ㆍ남용됨으로써 다량 발생하고 있으며, 가축의 분변이나 시체 등을 통해서도 토양ㆍ하천ㆍ바다 등 환경 속으로 내성균이 배출되고 있다.
그래서 유럽과 일본에서는 식육용 양계장과 양돈장 등에서 동물 사료에 항생제를 넣으면서 슈퍼박테리아가 발생했다는 연구결과에 따라 가축사료에 항생제 첨가를 금지하고 있다. 그러나 우리나라는 현재 25종의 항생제가 배합사료첨가용으로 허용되어 있으며, 염산린코마이신과 황산콜리스틴 등 12종의 항생제가 잔류기준 조차 설정되어 있지 않은 문제점이 있다.
현재 국내의 축ㆍ수산물의 항생제 사용량은 년간 1,400톤으로 거의 세계 최고 수준이다. 한국에서는 축산물 1톤을 생산하기 위해 911g의 항생제를 사용하고 있다. 한국의 축ㆍ수산 식품에는 1톤 당 43.7g,의 항생제를 사용하는 덴마크 보다 22.8배, 145.6g을 사용하는 미국 보다 6.25배, 356g을 사용하는 일본 보다 2.55배의 항생제가 들어가 있다고 볼 수 있다.
그러나 2005년 6월에 농림부가 발표한「국내산 식육의 잔류물질 검사 실적」결과에서는 국내의 항생제 잔류검사 위반율이 미국의 위반율 0.75%(소 0.77%, 돼지 0.31%)보다 훨씬 낮은 0.25%(소 0.39%, 돼지 0.29%)로 나타났다. 과학적으로는 도저히 설명할 수 없는 이러한 불가사의한 결과는 과연 정부가 축ㆍ수산용 항생제의 오남용과 내성균 실태를 제대로 관리하고 있는지 조차 의심스럽게 만든다.
현재 국내에서는 식약청이 주관부처가 되어 농림부, 해양수산부, 질병관리본부, 소비자보호원, 국민건강보험공단, 항생제 내성 균주은행, 20개 대학·종합병원 및 8개 시·도 보건환경연구원이 연계되어「국가항생제내성안전관리사업」을 실시하고 있다.
하지만 이들 국가기관들과 관변 학자들이 엄청난 국고를 낭비하여 몇년동안 동일한 실태조사만을 하며, 항생제 오남용과 내성균 문제를 해결하기 위한 실질적인 대책마련을 회피하고 있다는 비판이 지속적으로 제기되고 있다.
일례로 최근 몇 년 동안 식약청, 농림부, 해양수산부는 쇠고기, 닭고기, 돼지고기, 양식어류의 테트라 사이클린에 대한 항생제 내성율이 80~100%에 이른다는 조사결과를 발표하고 있다. 그러나 이들 정부기관과 관변학자들은 테트라 사이클린을 여전히 사료첨가제와 치료제로 광범위하게 사용하도록 방치하고 있다.
국립수의과학연구원이 발표한 자료에 따르면, 옥시테트라사이클린은 수산용 항생제 판매량 중 74%를 차지하고 있다고 한다. 그런데 2003년에 국립수산연구원의 「수산용 항생제 관리 시스템 구축」연구 결과에 따르면, 옥시테트라싸이클린의 내성률이 80% 이상에 달한다고 보고하였다.
그런데도 정부기관들과 관변학자들은 2004년~2006년 동안 거액의 국고를 축내면서 계속 똑같은 옥시테트라사이클린의 내성율에 관한 실태조사를 되풀이할 필요가 있을까? 이 시점에서「국가항생제내성안전관리사업」이 과연 무엇을 목표로 하고 있으며, 누구를 위해 진행되고 있는지 진지하게 되돌아보길 바란다.
- 덧붙이는 말
-
박상표 님은 국민건강을위한 수의사연대(국건수) 편집국장으로 일하고 있다



![[영상] 현대기아차비정규직 농성..](http://www.newscham.net/data/coolmedia/0/KakaoTalk_20180411_120413041_copy.jpg)